Einleitung
Die Augen sind unsere wertvollsten Sinnesorgane. Kein anderes Sinnesorgan vermittelt uns so viele wichtige Informationen aus der Umwelt, um in alltäglichen Situationen zu bestehen. Das visuelle System, unter diesem Begriff werden alle Organe und Organfunktionen zusammengefasst, die an der Sehleistung beteiligt sind, funktioniert so selbstverständlich, dass man schnell vergisst, welche bewundernswerte Leistungen hier durch das Zusammenwirken von Augen, Sehbahnen und Teilen des Gehirns vollbracht werden. Das Sehen, also die Wahrnehmung von Licht, ist eine sehr wichtige Sinnesfunktion, die es uns ermöglicht, Objekte und Abläufe in unserer Umwelt wahrzunehmen und zu verstehen, man sagt umgangssprachlich auch „sich ein Bild zu machen“.

Visuelles System
Obwohl das Auge ein kompliziertes Organ ist, besticht es durch einen klar strukturierten Aufbau, seiner Anatomie, und durch seine Funktionen, der Physiologie. Anatomie und Physiologie des Auges haben sich im Verlauf der Evolution des Menschen auf dessen Lebensraum und Bedürfnisse optimal angepasst.
Interaktive Anatomie
Augapfel, Augenkammern und Kammerwasser
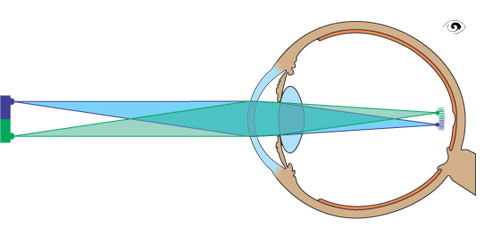
Das Auge liegt eingebettet in die knöcherne Augenhöhle des Schädels, der Orbita. Die Augenhöhle bietet Platz, um den Augapfel wie den Kopf eines Kugelgelenks aufzunehmen. Durch eine Öffnung im hinteren Teil der Augenhöhle verlaufen der Sehnerv und die blutversorgenden Gefäße. Mit den vier geraden und zwei schräg verlaufenden Augenmuskeln kann das Auge wie eine Kugel in der Augenhöhle gedreht werden.
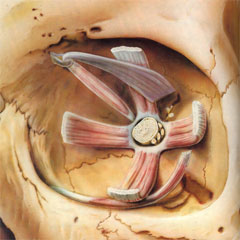
Augenhöhle und Augenmuskeln
Im schematischen Querschnitt der folgenden Abbildung sieht man den Augapfel, der in einem Fettgewebe in der Augenhöhle eingebettet liegt. Der Augapfel selbst ist kugelförmig und in seiner äußeren Schicht wesentlich durch die Lederhaut (Sklera), das „Skelett“ des Augapfels, gebildet. An der Lederhaut sind die Augenmuskeln angewachsen. Hinten, an der Stelle wo der Sehnerv austritt, ist die Sklera geöffnet. In eine weitere runde Öffnung der Sklera im vorderen Augenabschnitt ist die Hornhaut eingefasst.
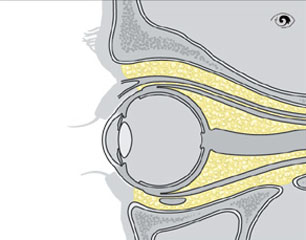
Augapfel und Augenhöhle
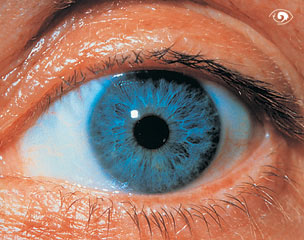
Von außen zeigt sich das Auge nur in einem kleinen Ausschnitt und wird durch die Augenränder und Lider umschlossen. Man sieht den vorderen Teil der weißen Lederhaut, die mit einer Bindehaut überzogen ist. Vorne ist in die Lederhaut in einer Öffnung die transparente Hornhaut eingefasst, durch die man auf die Regenbogenhaut blickt. In der Mitte sieht man die Pupille, eine Öffnung der Regenbogenhaut, durch die der Augenarzt in das Innere des Auges blickt.
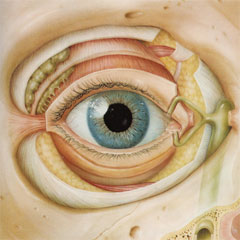
Auge Aufsicht
Augenkammern
Das Innere des Augapfels gliedert sich in drei Hohlräume, die alle mit lichtdurchlässigen klaren Flüssigkeiten gefüllt sind, damit das einfallende Licht durch sie hindurch auf die Netzhaut projiziert werden kann:
- die vordere Augenkammer,
- die hintere Augenkammer und
- den Glaskörperraum.
Die vordere Augenkammer ist der Raum zwischen Hornhaut, Regenbogenhaut und dem vorderen Teil der Linsenoberfläche im Bereich der Pupille. Die Regenbogenhaut ist ein kreisrundes Blatt, dessen äußere Ränder an dem Strahlenkörper angewachsen sind. Die Ränder der Regenbogenhaut im Bereich der Pupille liegen auf der Linse auf.
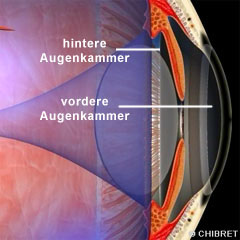
Vordere und hintere Augenkammer
Hinter der Regenbogenhaut beginnt die hintere Augenkammer. In dieser Kammer „schwebt“ die Linse, die über feine Zonulafasern am Strahlenkörper aufgehängt ist. Der Strahlenkörper ist ein Ringmuskel, wobei über eine Kontraktion des Muskels die Fasern gelockert und so die Brechung der Linse verändert werden kann. Der hintere Bereich der hinteren Augenkammer wird durch den Glaskörper gebildet.
Linse, Zonulafasern und Strahlenkörper, Trabekelwerk
Der Glaskörper ist ein „Ballon“, der den Glaskörperraum vollständig ausfüllt. In seiner äußeren dünnen Hülle enthält er eine glasklare geleeartige Flüssigkeit. Der Glaskörper liegt also größtenteils unmittelbar auf der Netzhaut auf, vorne berührt er die Rückseite der Linse, deren Aufhängebänder, und den Strahlenkörper.
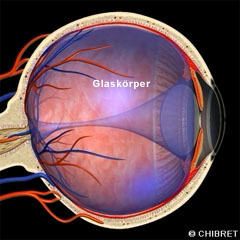
Glaskörper im Glaskörperraum
Kammerwasser
Die vordere und hintere Augenkammer sind beide mit dem klaren Kammerwasser gefüllt. In ihrer Ausdehnung sind sie weitaus kleiner als der Glaskörperraum.
Das Kammerwasser wird im Strahlenkörper(Ziliarkörper) gebildet und in die hintere Augenkammer abgegeben. Es besteht aus Elektrolyten, Eiweiß, Zuckern, Ascorbin- und Hyaluronsäure und anderen Inhaltsstoffen. Es dient der Versorgung nicht durchbluteten inneren Strukturen des Auges, wie Linse und Hornhaut. Pro Minute werden ca. 2-3 µl Kammerwassers produziert. Ein Teil des Kammerwassers wird in den Glaskörper abgeben. Der größte Teil des Kammerwassers fließt aus der hinteren Augenkammer entlang der Linse und Regenbogenhaut durch die Pupille in die vordere Augenkammer. Dabei passiert es im Bereich der Pupille den Spalt, der durch das Aufliegen des Rands der Regenbogenhaut auf der Linse entsteht, und verhindert so ein Verkleben dieser Strukturen.
Kammerwasserfluss
Der Schlemmsche Kanal ist ein zirkuläres Kanalsystem, das die vordere Augenkammer im Bereich des Kammerwinkels umgibt.
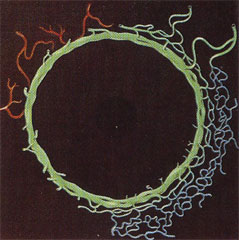
Schlemmscher Kanal
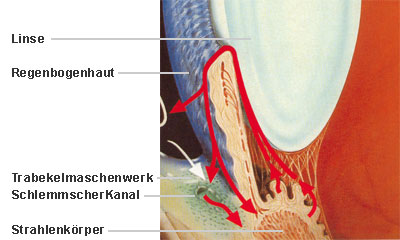
Die folgende Abbildung zeigt in der schematische Darstellung des Abflusssystems in der Kammerwinkelregion. Das Kammerwasser sickert durch das Trabekelwerk (a) zum Schlemmschen Kanal (b) und sammelt sich dort. Über kleinere Sammelkanäle (c) fließt das Kammerwasser aus dem Schlemmschen Kanal zu den Venen der Aderhaut, von denen es absorbiert wird.
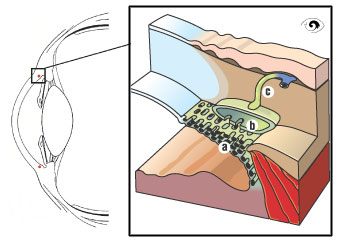
Abflussweg in der Kammerwinkelregion
Die folgende Abbildung zeigt einen anatomischen Querschnitt durch das Abflusssystem in starker Vergrößerung. Das in dem Schlemmschen Kanal und den Abflusskanälen enthaltene Wasser ist blau eingefärbt. Zwischen dem Kammerwinkelraum (unten rechts im Bild) und dem Schlemmschen Kanal erkennt man das Trabekelmaschenwerk.

Trabekelwerk und Schlemmscher Kanal
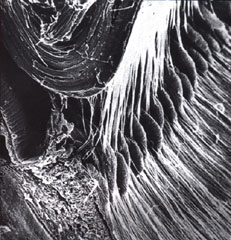
Das Trabekelmaschenwerk ist wie ein mehrschichtiges Sieb aufgebaut. Durch seine Maschen fließt das Kammerwasser von den Kammerwinkeln der Vorderkammer zum Schlemmschen Kanal. Folgendes Bild zeigt eine mikroskopische Aufnahme, die Hohlräume zwischen den Maschen sind nicht leer, sondern mit größeren Molekülen gefüllt.
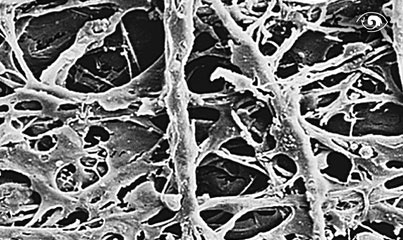
Mikroskopische Aufnahme des Trabekelwerks
Veränderungen im Trabekelmaschenwerk sind die Ursache für den Anstieg des Augeninnendrucks beim chronischen Offenwinkelglaukom.
Ein kleinerer Anteil des Kammerwassers verlässt das Auge über einen zweiten Abflussweg, dem uveoskleralen Abfluss. An der Basis der Netzhaut strömt das Kammerwasser zwischen den Zellen der Netzhautbasis und des Strahlenkörpers hindurch und gelangt in den Raum zwischen Aderhaut und Sklera. Dort wird es von den Gefäßen der Aderhaut aufgenommen oder sickert durch die Lederhaut in die Augenhöhle. Dieser Abflussweg ist wird insbesondere nachts vermehrt genutzt. Der uveoskleralen Abfluss wird durch Prostagladine gesteigert.
Kammerwasser und Augeninnendruck
Neben der Vorsorgung von Linse und Hornhaut erfüllt das Kammerwasser eine zweite sehr wichtige Funktion. Über das Gleichgewicht von Produktion und Abfluss des Kammerwassers entsteht im Innenauge ein Druck, der sogenannte Augeninnendruck. Der Augeninnendruck hält das Auge in seiner Form. Das Auge ist beweglich und ist daher nicht fest in das umkleidende Gewebe in der Augenhöhle eingewachsen. Es wird zwar durch die Augenmuskeln in der Augenhöhle gehalten, aber seine runde Form wird maßgeblich durch den Augeninnendruck aufrechterhalten. Der Augeninnendruck ist auch für die gleichmäßige Aufspannung der Hornhaut verantwortlich.
Lederhaut (Sklera)
Der kugelähnliche Augapfel wird außen von der undurchsichtigen Lederhaut (Sklera) und im vorderen Teil durch die transparente Hornhaut begrenzt. Die weiße Lederhaut ist zusammen mit dem Augeninnendruck für die Form und die Stabilität des Auges verantwortlich. Sie besteht aus kollagenen und elastischen Fasern.
Bindehaut (Konjunktiva)
Die Bindehaut ist eine zarte Schleimhautdecke mit vielen feinen Blutgefäßen. Sie kleidet den Raum zwischen Lidern, Augapfel und Augenhöhle aus. Dadurch wird der Augapfel gegen Fremdkörper und Krankheitserreger geschützt. Erscheinen die Augen z.B. durch Zugluft, Rauch oder Sonne gerötet, so ist die Ursache häufig eine Reizung der Bindehaut (Konjunktivitis).
Hornhaut (Kornea)
Die Hornhaut (Kornea) ist etwas stärker gekrümmt als die Lederhaut und wie ein Uhrglas in diese eingefügt. Sie ist ein klares Gewebe ohne Blutgefäße. Blutgefäße würden den ansonsten klaren Durchblick versperren. Als transparentes, gleichmäßig gewölbtes Fenster ist die Hornhaut das wichtigste brechende Medium im menschlichen Sehapparat. Sie hat die Aufgabe das auftreffende Licht wie eine Lupe zu bündeln. Die Brechkraft der Hornhaut beträgt normalerweise etwa 43 Dioptrien (dpt), die Brechkraft der Linse ungefähr 19 dpt. Wegen des sehr viel größeren Anteils der Hornhaut an der Gesamtbrechkraft des Auges, sind die Durchsichtigkeit und die Regelmäßigkeit der Hornhautoberfläche von größter Bedeutung für das ungetrübte Sehen.
Der Tränenfilm, das Kammerwasser und die Gefäße der Bindehaut sichern die Ernährung der Hornhaut. Der Stoffaustausch findet durch Osmose statt. Das bedeutet: Die Hornhaut selbst zieht andauernd für sie notwendige Stoffe aus ihrer "wässrigen" Umgebung an sich. Gleichzeitig gibt sie "Abfallprodukte", die in allerkleinsten Spuren in Wasser gelöst sind, wieder ab.
Linse
Die Linse ist ein kristallklarer Körper, d.h. sie ist nicht mit Blutgefäße oder Nerven durchzogen. Ihr Stoffwechsel wird nur über das Kammerwasser aufrechterhalten. Die Vorderfläche der Linse ist etwas schwächer gekrümmt ist als die Hinterfläche. Sie liegt hinter der Pupille in einer tellerförmigen Grube des Glaskörpers. Die Linse ist durch einen Kranz von Aufhängefäden, den sogenannten Zonulafasern, an einem Muskel aufgespannt, dem Strahlenkörper (Ziliarmuskel).
Linse und Hornhaut sind für die Bündelung der Lichtstrahlen und ihre scharfe Abbildung auf der Netzhaut verantwortlich. Während die Hornhaut das Licht immer in gleicher Weise bricht, wird die Form der Linse zur Fokussierung naher oder ferner Objekte angepasst (Akkommodation). Liest man eine Zeitung, so krümmt sich die Linse, schaut man auf den Horizont, wird sie abgeflacht.
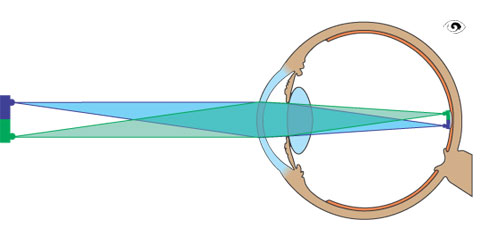
Lichtbrechung durch Hornhaut und Linse
Die zur Fokussierung notwendige Formanpassung geschieht mithilfe der Ziliarmuskeln. Zieht sich der Ziliarmuskel zusammen, so lässt der Zug der Zonulafasern auf die Linse nach, diese wölbt sich infolge ihrer eigenen Elastizität stärker, ihre Brechkraft steigt und das Auge ist somit auf Nahsehen eingestellt. Eine Entspannung der Ziliarmuskel bewirkt eine Abflachung der Linse und somit die Fernakkommodation.
Fehlsichtigkeiten
Von der Hornhaut bis zur Netzhaut legt das Licht rund 24 mm zurück. Ist der Augapfel jedoch zu kurz oder zu lang, dann treffen die Lichtstrahlen nicht exakt auf der Netzhaut zusammen und das entstehende Bild ist unscharf.
Falls der Augapfel zu kurz ist, vereinigt sich das einfallende Licht erst hinter der Netzhaut. Diese Art von Fehlsichtigkeit nennt man Weitsichtigkeit (Hyperopie). In der Ferne erkennt der Weitsichtige alles gut, während in der Nähe alles verschwimmt.
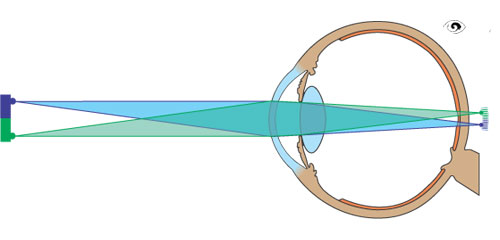
Anatomie des weitsichtigen Auges
Bei Kurzsichtigkeit (Myopie) ist der Augapfel zu lang und die Lichtstrahlen treffen schon vor der Netzhaut zusammen. Entfernte Ziele werden nicht mehr richtig erkannt. Beide Sehfehler können durch vorgesetzte Linsen (Brille oder Kontaktlinsen) ausgeglichen werden.
Anatomie des kurzsichtigen Auges
Die sogenannte Altersweitsichtigkeit beruht allerdings nicht auf einer von der Norm abweichenden Länge des Augapfels, sondern sie wird durch eine Hornhautverkrümmung ausgelöst. Die Lichtbrechung verändert sich so, dass der Fokus nicht mehr auf sondern vor der Netzhaut liegt. Für eine Weitsicht kann die Linse meist noch einen Teil ausgleichen bzw. hier spielt eine exakte Fokussierung eine geringere Rolle. In der Nahsicht allerdings ist bei kontrahiertem Ziliarmuskel und entspannter Linsenform ein Ausgleich nicht mehr möglich.
Pupille und Regenbogenhaut (Iris)
Die zusammenhängende Haut bestehend aus der Regenbogenhaut, dem Strahlenkörper und der Aderhaut nennt man Uvea.
Die Regenbogenhaut (Iris) ist eine weiche kreisrunde Membran, deren äußerer Rand im Kammerwinkel mit dem Strahlenkörper verwachsen ist. Durch ihr mittiges kreisrundes Loch, die Pupille, fällt das Licht ins Auge. Hier liegt der Rand der Regenbogenhaut auf der Linse auf.
Die Regenbogenhaut wirkt wie eine Lichtblende. Sie reguliert den Lichteinfall in das Auge, indem sie ihre Muskeln einsetzt, um sich weit oder eng zu stellen, also indem sie die Weite der Pupille ändert. Die Pupillenweite kann zwischen ca. 8 und 1,5 mm variieren. Bei Dunkelheit ist die Pupille normalerweise groß und im hellen Licht klein gestellt. Störungen der Pupillenweite können auf unterschiedliche Erkrankungen hinweisen.
Die Regenbogenhaut bestimmt die Augenfarbe. Je nach der Menge der Pigmentzellen erscheint das Auge blau (wenig Pigmentzellen) oder braun (viele Pigmentzellen).
Regenbogenhaut mit geringer Pigmentierung
Strahlenkörper (Ziliarkörper)
Die zusammenhängende Haut bestehend aus der Regenbogenhaut, dem Strahlenkörper und der Aderhaut nennt man Uvea.
Der Strahlenkörper ist ringförmig aufgebaut und enthält einen Muskel. An seinen Zotten ist die Linse über Zonulafasern aufgehängt. Durch Kontraktion des Muskels wird die Linse auf Nahsicht eingestellt (Akkomadation).

Strahlenkörper
Neben dieser Aufgabe erfüllt er eine weitere wichtige Funktion, denn in der zweischichtigen Haut (Epithel), die den Strahlenkörper umgibt, wird das Kammerwasser produziert. Unter dem Epithel befinden sich besondere Blutgefäße, aus denen über kleine Öffnungen Ionen und mittelgroße Moleküle austreten können. Dadurch entsteht zwischen dieser Schicht aus Blutgefäßen und dem Epithel eine mit Flüssigkeit getränkte Schicht. Das Epithel entzieht dann dieser Schicht aktiv die Flüssigkeiten und gibt dieses Kammerwasser in die hintere Augenkammer ab.
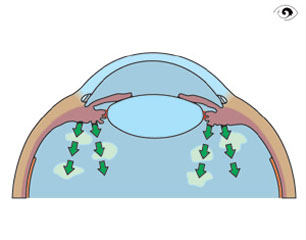
Kammerwasserproduktion
Somit ist der Strahlenkörper wesentlich für die Produktion des Kammerwassers verantwortlich. Über die Menge des produzierten Kammerwassers reguliert sich der Augeninnendruck. Die Produktion des Kammerwassers versiegt bei einem Anstieg des Augeninnendrucks erst dann, wenn dieser so hohe Werte (> 70 mmHg) erreicht, so dass die Durchblutung des Strahlenkörpers beeinträchtigt wird.
In der vorderen Augenkammer im Bereich der Kammerwinkel ist die Regenbogenhaut an den Strahlenkörper gewachsen. Dort grenzt auch das Trabekelwerk an, über welches das Kammerwasser aus der vorderen Augenkammer abfließt. Nach außen und weiter hinten ist der Strahlenkörper fest mit der Sklera verwachsen.
Aderhaut (Choroidea)
Die zusammenhängende Haut bestehend aus der Regenbogenhaut, dem Strahlenkörper und der Aderhaut nennt man Uvea.
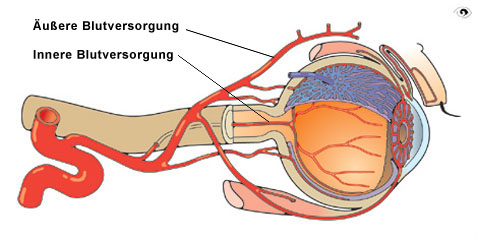
Direkt unter der Lederhaut (Sklera) liegt die Aderhaut (Choroidea). Sie ist Teil der äußeren Blutversorgung des Auges. Durch die Sklera treten die zu- und abführenden Blutgefäße in das Auge ein. Die Aderhaut wird vorwiegend von den hinteren kurzen Ziliararterien versorgt.
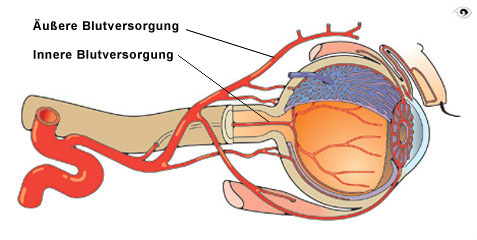
Blutversorgung des Auges
Die venösen und arteriellen Gefäße bilden ein enges Gefäßnetz, das das gesamte Innenauge bis zur Regenbogenhaut und zum Strahlenkörper umspannt. Die Aderhaut ist das am stärksten durchblutete Gewebe des Körpers.
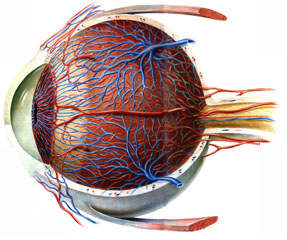
Modell der Aderhaut
Die Aderhaut hat die wichtige Aufgabe die äußere Netzhautschicht (hierin liegen die lichtempfindlichen Stäbchen- und Zapfenzellen der Netzhaut) zu versorgen. Sie trägt auch zur Regulation der Temperatur im Auge bei.
Aderhaut
Die kleinen venösen und arteriellen Aderhautgefäße bilden läppchenartig aufgebaute Gefäßareale.
Gefäßareale der Aderhaut
.jpg)
Gefäßareale der Aderhaut (Schema)
Das Pigmentepithel schirmt die Aderhaut von der Netzhaut und dem Lichteinfall in das Innenauge ab. Die Aderhaut ist bei der Augenspiegelung deshalb nicht sichtbar. Mit zunehmendem Alter nimmt die Dichte des Netzwerkes der Aderhaut ab. Im Bereich der Aderhaut gibt es neuronale Zellen, deren Bedeutung für eine mögliche Regulation des Blutstroms beim Menschen noch nicht geklärt ist.
Netzhaut (Retina)
Das Innere des Augapfels kleidet die Netzhaut (Retina) aus. Wesentliche Teile der Netzhaut gehören zum Zwischenhirn. Ihre innerste Schicht besteht aus Ganglienzellen, deren lange Fortsätze sich bündeln, den Sehnerv formen und entlang der Sehbahnen direkt ins Gehirn laufen.

Visuelles System
Der Augenarzt kann die Netzhaut direkt durch ein Mikroskop (Spaltlampe) betrachten, um die Blutgefäße der Netzhaut, die Nervenfaserschicht und die Papille zu beurteilen. In der Mitte des Bildes liegt die Makula, der Bereich der höchsten Sehschärfe, und auf der linken Seite sieht man die Papille. An der Papille tritt der Sehnerv aus und mit dem Sehnerv auch die Blutgefäße der Netzhaut. Die Blutgefäße bilden ein Netz, das den gesamten Augenhintergrund umfasst. Die Nervenfaserschicht erscheint orange, einzelne Nervenfasern sind nicht zu erkennen.
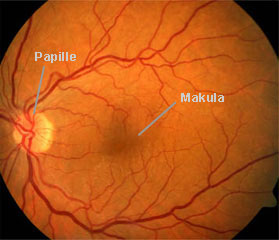
Augenhintergrund, Papille links zu sehen
Die Netzhaut enthält die Sinnes- und Nervenzellen, die den Lichtreiz aufnehmen, bearbeiten und als Nervenimpulse an das Gehirn weiterleiten. Das Licht durchdringt die innersten Netzhautschichten und trifft auf die Stäbchen- und Zapfenzellen (Rezeptoren). Dort wird das Licht in Nervenimpulse umgewandelt, die Nervenimpulse durchlaufen die inneren Netzhautschichten und werden über die Ganglienzellen zum Sehnerv und letztendlich über die Sehbahnen zum Gehirn geleitet.
Aufbau der Netzhaut
Direkt auf der Aderhaut liegt eine dünne Membran, die sogenannte Bruchsche Membran, und darauf liegt das retinale Pigmentepithel. Das Pigmentepithel enthält den Farbstoff Melanin und schirmt die Sinneszellen der Netzhaut von der Aderhaut ab. Das Pigmentepithel absorbiert das Licht, das die inneren Schichten durchdringt, und verhindert so ein Zurückstreuen. Bei Albinos fehlt das Pigment, deshalb sieht man die Aderhaut und das Innere des Auges „leuchtet“ rot. Pigmentepithel und Bruchsche Membran zusammen bilden die sogenannte Blut-Retina-Schranke.
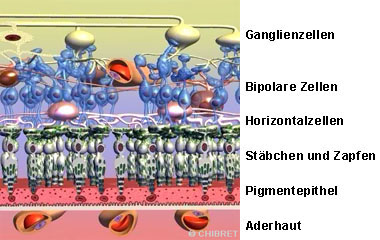
Schichten der Netzhaut
Im Weiteren gliedert sich die Netzhaut in drei neuronale Schichten:
In der ersten äußersten Schicht liegen die lichtempfindlichen Rezeptoren, die Stäbchen und Zapfen. Sie wandeln das einfallende Licht in elektrische Impulse um. Jedes Auge verfügt über ungefähr 120 Millionen Stäbchen und 6 Millionen Zapfen. Die Zapfen ermöglichen das Sehen von Farben und Formen in hoher Auflösung und sind für das Sehen bei Helligkeit verantwortlich. Die Stäbchen treten vorwiegend nachts in Aktion, weil sie das Sehen bei schlechter Beleuchtung ermöglichen. Sie sind wesentlich für das periphere Sehen verantwortlich.
Die Stäbchen und Zapfen werden über die Aderhaut versorgt, wohingegen die weiter innen liegenden Schichten der Netzhaut von den Blutgefäßen der Netzhaut versorgt werden, die die zweite neuronale Netzhautschicht durchziehen.
Die zweite neuronale Netzhautschicht besteht aus den bipolaren Zellen, den Horizontalzellen und den amakrinen Zellen. Die bipolaren Zellen sind synaptisch mit den Stäbchen und Zapfen verbunden (erste Synapsenzone).
Die inneren Enden der bipolaren Zellen sind synaptisch mit der dritten neuronalen Schicht verbunden, die aus den Ganglienzellen besteht (zweite Synapsenzone). Die Ganglienzellen haben lange Nervenzellfortsätze und diese Axone vereinen sich zum Sehnerv und verlassen mit ihm das Auge.
Informationsverarbeitung der Netzhaut
Innerhalb der Netzhaut findet bereits innerhalb der beiden Synapsenzonen zwischen den drei Netzhautschichten bereits eine Informationsverarbeitung statt. Diese Schaltungen verbessern die Wahrnehmung von Kontrasten und die Differenzierung von Farben. In diesem neuronalen Netzwerk wird auch ein wesentlicher Teil der Anpassung an die Helligkeitsbedingungen in der Umgebung vorgenommen.
In der ersten Synapsenzone sind hier an der Verarbeitung insbesondere auch die Horizontalzellen beteiligt, die zusätzliche übergreifende horizontale Verschaltungen aufbauen. Querverbindungen bewirken, dass benachbarte neuronale Zellen hemmende oder verstärkende Signale empfangen und für die Weiterleitung eigener Signale berücksichtigen. Die Horizontalzellen leiten jedoch selbst nicht direkt Informationen an die dritte neuronale Schicht weiter, dies geschieht nur über die bipolaren Zellen. Auf ähnliche Weise realisieren die amakrinen Zellen in der zweiten Synapsenzone eine Verschaltung der bipolaren Zellen und der Ganglienzellen.
Die Verteilung der Nervenzellen und deren Verschaltungen sind über die Netzhaut nicht gleichartig. Im Zentrum der Netzhaut findet sich die Stelle des schärfsten Sehens. Die Makula, umgangssprachlich auch der „gelbe Fleck“ genannt, ist ungefähr 3,5 Millimeter von der Papille entfernt. Im zentralen Bereich der Makula, der Fovea centralis, gibt es fast nur Zapfenzellen und sehr viele bipolare Zellen. Es besteht annähernd eine 1:1 Übertragung, da je ein Zapfen eine Bipolarzelle kontaktiert und diese wiederum mit einer Ganglienzelle verschaltet ist. Dieser Aufbau ermöglicht die höchste Auflösung und Differenzierung beim Sehen.
In peripheren Bereichen der Netzhaut gibt es viele Stäbchenzellen und weniger bipolare Zellen. Jede bipolare Zelle ist mit mehreren Stäbchen und Zapfenzellen verbunden. Dies unterstützt das Sehen im Dunkeln, denn einzelne Lichtinformationen vieler Stäbchen werden so zusammengefasst.
Die genauen Mechanismen dieses komplizierten neuronalen Netzwerks sind jedoch noch nicht verstanden.
Blutversorgung der Netzhaut
Die äußeren Anteile der Netzhaut werden von der Aderhaut über das retinale Pigmentepithel versorgt (siehe Aderhaut). Die inneren Netzhautschichten (Ganglienzellen, Bipolarzellen) werden hingegen über ein Gefäßgeflecht versorgt, das von der Zentralarterie gespeist wird und die Netzhaut überzieht.

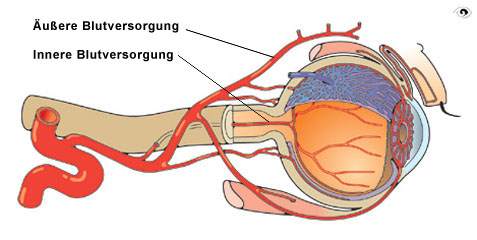
Blutversorgung des Auges
Die Zentralarterie tritt mit dem Sehnerv in das Auge ein und verzweigt in das Gefäßnetz der Netzhaut. Größere arterielle und venöse Gefäße verlaufen darin in relativer Nähe und fast parallel zueinander.
Gefäßnetz der Retina
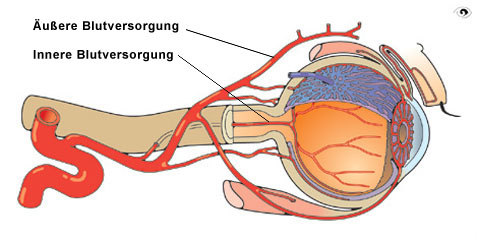
Mit zunehmender Verzweigung werden die Gefäßdurchmesser immer kleiner.
Gefäßnetz im Bereich der Makula
Die kleinsten Gefäße nennt man Kapillare. Ihr Durchmesser ist so gering, das sogar ein einzelnes Blutkörperchen sich verformt, wenn es eine Kapillare durchfließt.
Kapillares Blutgefäß
Sehnerv
Der Sehnerv (Nervus opticus) ist, wie auch die Netzhaut, ein Teil des Gehirns. Der Sehnerv besteht aus ca. 1.000 Sehnervenfaserbündeln. Die Sehnervenfaserbündel entstehen durch die Bündelung von ca. 1 Million Nervenzellfortsätze der Ganglienzellen, die verteilt in der äußeren Netzhautschicht liegen. Der Sehnerv ist mit drei Bindegewebshüllen umgeben, wobei sich die äußere Hülle in die Lederhaut fortsetzt, die auch den Augapfel umschließt. Im Inneren des Sehnervens verlaufen die Blutgefäße, welche die Netzhaut versorgen.

Austritt des Sehnerven aus dem Auge
Außerhalb der Augenhöhle verläuft der Sehnerv auf dem Weg zum Gehirn zunächst S-förmigig und kann er sich somit auch bei extremen Augenbewegungen anpassen. An dem Chiasma opticus kreuzen sich die Sehnerven beider Augen und die Nervenfaserbündel werden von hier aus in zwei Bahnen an die rechten oder linken Sehcortex zum Gehirn weitergeleitet, je nachdem ob sie Informationen aus dem rechten oder linken Sichtfeld enthalten.

Chiasma opticus
Der Sehnerv verlässt das Augeninnere an der Papille, einer Öffnung der Lederhaut, in der sich eine Siebplatte (Lamina cribrosa) befindet. Alle Nervenfaserbündel und Blutgefäße durchdringen die Siebplatte. Die Papille ist also ausgefüllt mit den gebündelten Sehnervenfasern, den Blutgefäßen und Stützzellen. Im Bereich der Papille sind keine Sinneszellen anzutreffen, deshalb entsteht in dem wahrgenommenen Bild ein „Blinder Fleck“.
Den ersten Abschnitt des Sehnervens im Bereich der Papille, an dem sich die Nervenfasern bündeln, nennt man den Sehnervenkopf. Der Sehnervenkopf ist für die Glaukom-Erkrankung und deren Diagnose besonders interessant, da sich hier krankhafte Veränderungen zeigen und der Augenarzt diesen Bereich des Sehnervens bei der Untersuchung des Augenhintergrunds direkt betrachten kann.
Im mikroskopischen Längsschnitt und in der folgenden Schemazeichnung sieht man, dass die Nervenzellbündel eine hügelige Ausbuchtung, wenn sie durch die Papille aus dem Augeninneren austreten, den Randsaum. Das Nervenfaserpolster (4) formt die physiologische (gesunde) Exkavation (3). Weiterhin sieht man die Zentralarterie (2) und die Strukturen der Lamina cribrosa (Siebpaltte).

Anatomischer Längsschnitt durch den Sehnerven
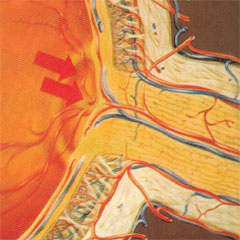
Schemazeichnung des Sehnervenkopfes im Anschnitt
Übt ein erhöhter Augeninnendruck anhaltend mechanischen Druck auf den Sehnervenkopf aus oder ergibt sich aus andern Gründen eine Minderdurchblutung des Sehnervenkopfes, so ist meist das Absterben der Nervenfasern die Folge, und die Form des Sehnervenkopfes (der Papille) verändert sich. Verluste im Gesichtsfeld haben sich dann meist schon eingestellt.
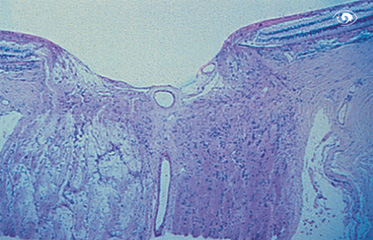
Exkavierte Papille
Bei der Untersuchung des Augenhintergrunds beurteilt der Augenarzt die Form des Sehnervenkopfes, den Verlauf der Blutgefäße auf der Netzhaut, die Färbung der Strukturen und vieles mehr. Wichtige Anhaltspunkte zur Abklärung eines Glaukomverdachts sind z.B. Blutungen im Randbereich der Papille.
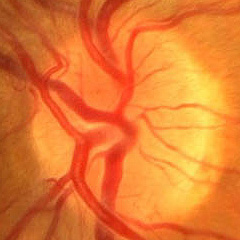
Fundusbild einer gesunden Papille
Die Blutversorgung des Sehnervens
Die Blutversorgung des Sehnervs erfolgt nicht über die Blutgefäße, die im Inneren des Sehnerven verlaufen (Zentralarterie) und die ausschließlich der Versorgung der Netzhaut dienen, sondern geht von Blutgefäßen aus, die den Sehnerven seitlich begleiten, den hinteren kurzen Ziliararterien. Die Ziliararterien speisen auch die Aderhaut, welche für die Blutversorgung der äußeren Augenabschnitte verantwortlich ist. Die den Sehnerven versorgenden kleineren Gefäße verlaufen in den Bindegewebshüllen, die den Sehnerven außen umgeben.
Insbesondere kritisch ist die Durchblutung des Sehnervenkopfes, da dieser schon im Innenauge liegt und der Augeninnendruck die Durchblutung beeinflussen kann. Auch hier sind insbesondere kleine Gefäße, die dem Aderhautsystem zuzurechnen sind, für die Durchblutung verantwortlich. Beim Eintritt der Blutgefäße in das Augeninnere kommt zu einem abrupten Druckabstieg, da der Gewebedruck außerhalb des Auges (ca. 5 mmHg) deutlich niedriger ist als der Druck im Innenauge (ca. 15-22 mmHg).

